- ➤ Высокая точность без дискомфорта
- ➤ Медицинская техника эксперт-класс
- ➤ 2 доктора медицинских наук в штате
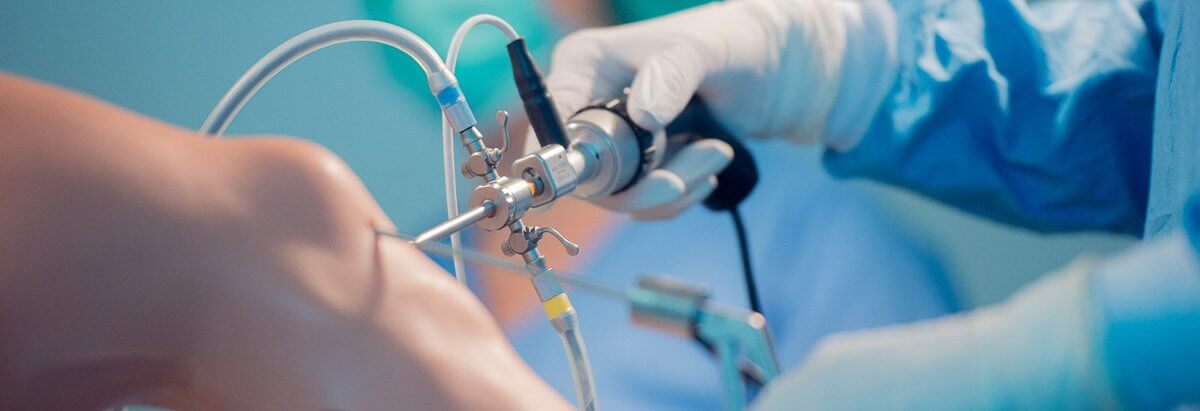
Повреждения коленного сустава составляют 50–70 % всех травм опорно-двигательного аппарата. Кроме того, нарушение функции и боли в колене могут быть проявлением износа сустава и дегенеративных изменений в нем. Традиционные методы исследования (рентген, УЗИ) не всегда могут дать точную информацию о характере патологического процесса. В этом случае применяется артроскопия, которая позволяет не только детально рассмотреть состояние сустава изнутри, но и провести лечебные манипуляции.
Что такое артроскопия?
Это современный малоинвазивный метод визуального осмотра структур сустава. Дословный перевод термина с греческого языка означает «смотреть в сустав». Артроскопия может быть диагностической и лечебной. В первом случае проводится только визуальный осмотр коленного сустава и выявляются патологические изменения. При лечебной артроскопии (артроскопической операции) на структурах сустава проводится хирургическое вмешательство.
Оборудование состоит непосредственно из артроскопа и инструментов малого диаметра. Артроскоп — оптический элемент системы, представляющий собой трубку со светопроводящими волокнами, увеличивающими линзами и камерой. Полученное с его помощью изображение в режиме реального времени транслируется на экран. Хирургические инструменты разные, но все очень тонкие и вводятся в полость коленного сустава через отдельные разрезы на коже.
Показания и противопоказания
Все показания к проведению артроскопического вмешательства можно разделить на несколько групп:
- затруднения при диагностике — в случаях, когда проведены все возможные неинвазивные исследования (рентгенография, КТ или МРТ, УЗИ), но заболевание остается неизвестным;
- травматические повреждения сустава и его отдельных элементов, в том числе внутрисуставные переломы костей;
- операция при установленном диагнозе (например, удаление мениска);
- контрольное (повторное) исследование у пациентов после операции или травмы, а также при появлении новых симптомов или усилении уже имеющихся.
Абсолютным противопоказанием является тяжелое общее состояние пациента. Это может быть связано с нарушением функции жизненно важных органов (сердечно-сосудистой, дыхательной, почечной или печеночной недостаточностью), тяжелыми травмами и другими факторами. Артроскопия также не проводится при обострении хронических заболеваний, в том числе при инфекционно-воспалительных процессах в области коленного сустава. Противопоказаниями также являются спаечный процесс (образование соединительнотканных перемычек) в суставной полости и анкилоз (неподвижность).
Как проходит подготовка и операция?
Перед артроскопией проводится стандартный перечень диагностических мероприятий. Пациенту необходимо сдать анализы крови и мочи, пройти ЭКГ, показаться врачу-терапевту. Диагностическая программа может меняться в зависимости от имеющихся заболеваний. Например, при наличии сердечно-сосудистых или эндокринных болезней рекомендуется посетить профильного специалиста.
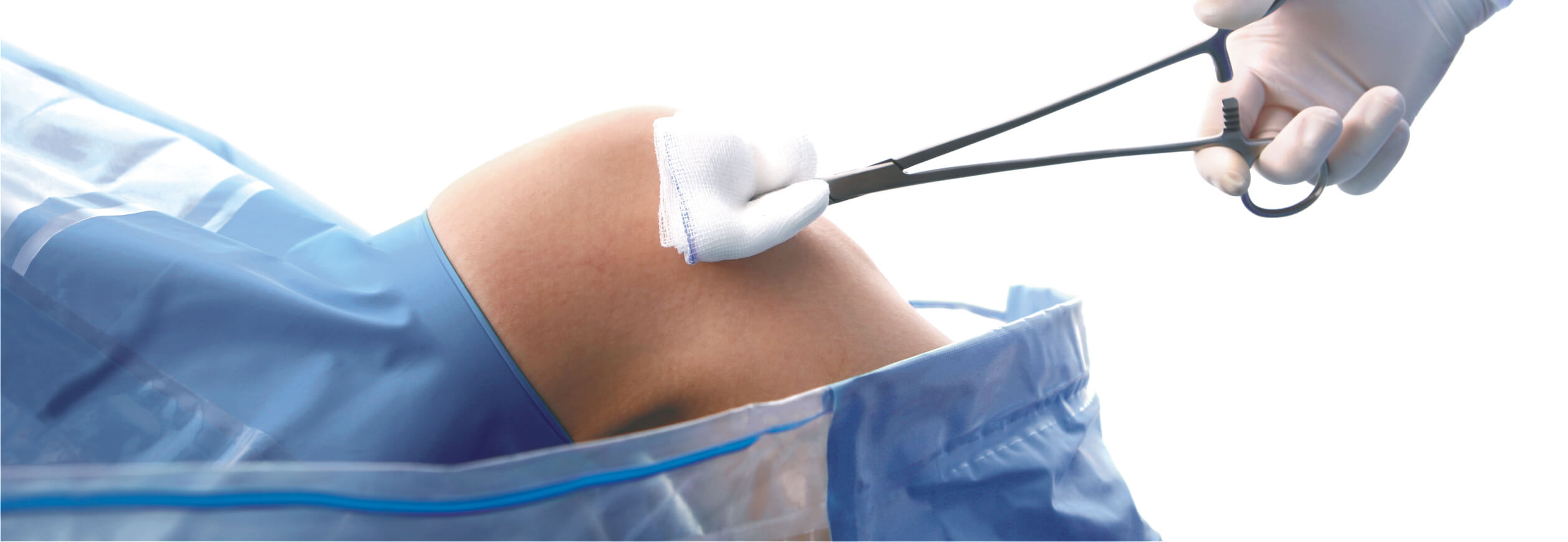
Накануне артроскопического вмешательства следует отдать предпочтение легкому ужину, а на саму манипуляцию явиться на голодный желудок. Утром рекомендуется принять гигиенический душ. Волосяной покров на конечности (при наличии) сбривают непосредственно перед операцией (за 1–2 часа).
Обезболивание перед артроскопией может быть нескольких видов:
- общая анестезия — предполагает отключение сознания пациента, для чего, как правило, применяется внутривенное введение препаратов;
- центральная регионарная (субарахноидальная или эпидуральная) — анестетики вводятся в соответствующие пространства спинного мозга;
- проводниковая — блокада крупных нервов нижней конечности чрескожной инъекцией.
Послойная анестезия мягких тканей и внутрисуставное обезболивание практически не используются.
После анестезии приступают к первому этапу самой процедуры. Пациент лежит на спине, его оперируемую конечность укладывают нужным образом. Операционное поле несколько раз обрабатывается антисептиками и отграничивается стерильным материалом. Кожные разрезы выполняются скальпелем. Их количество и положение зависят от доступа к коленному суставу. Длина одного разреза варьируется от 4 до 10 мм. После введения артроскопа в полость сустава последовательно осматриваются все его структуры и выполняются необходимые манипуляции. Затем инструменты извлекают, а раны ушивают.
Возможные осложнения
Частота осложнений после артроскопического вмешательства составляет всего 1–2 %. К ним относятся:
- инфекционные — попадание патогенной микрофлоры в мягкие ткани или сустав;
- кровоизлияние в полость сустава (гемартроз);
- затек синовиальной жидкости и скопление его в колене;
- тромбозы и тромбоэмболии.
В ряде случаев у пациентов наблюдаются неврологические расстройства по типу мурашек или нечувствительности кожи в области операции. Как правило, это явление не требует лечения и проходит самостоятельно. Его возникновение связано с повреждением мелких нервов.
Для быстрой реабилитации и профилактики осложнений нужно соблюдать все рекомендации лечащего доктора. При появлении подозрительных симптомов незамедлительно обращаться за медицинской помощью. Незначительная болезненность и отечность мягких тканей не являются осложнениями и проходят через несколько дней после манипуляции. Для устранения этих симптомов врач также может назначить противовоспалительные, обезболивающие лекарства.
В медико-хирургической клинике «Доктор Лидер» консультативный прием и артроскопические вмешательства проводят травматологи-ортопеды с большим клиническим опытом. Записывайтесь онлайн или по телефону.
Цены на консультацию врача травматолога-ортопеда
|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее
время и ответим на все интересующие вопросы.
|
Запись онлайн
|