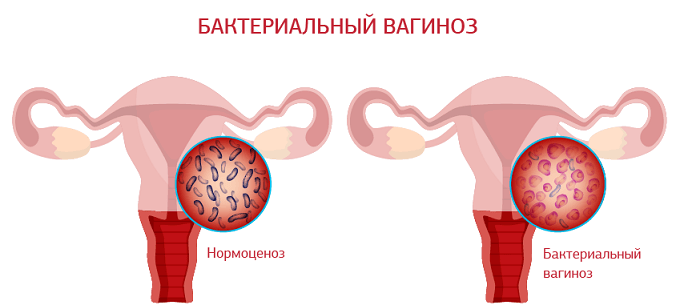
Бактериальный вагиноз, или, по-другому, дисбактериоз влагалища — это невоспалительное заболевание инфекционного характера, сопровождаемое обильным ростом патогенных микроорганизмов и резким снижением молочнокислых бактерий, которые обладают защитными свойствами. Обнаруживается почти у 80 % пациенток, которые обращаются к гинекологу с другими патологиями. Нередко протекает бессимптомно, что усложняет диагностику и последующее лечение.
- ➤ 2 доктора медицинских наук в штате
- ➤ Современная терапия без боли и дискомфорта
- ➤ Медицинская техника эксперт-класс
Причины появления
Дисбактериоз влагалища — следствие активного размножения в половых путях женщины одного или нескольких микроорганизмов. Из-за образования больших колоний нарушается естественный баланс полезных бактерий. Болезнь не связана с половыми и прочими тяжелыми инфекциями. Она также часто обнаруживается у девушек, не имеющих партнера. Однако может распространяться и половым путем.
Также бактериальный вагиноз не связан с плохой гигиеной. Даже наоборот: из-за частого подмывания, спринцеваний, использования разных уходовых средств происходит изменение баланса микроорганизмов и вследствие этого создается идеальная среда для развития заболевания.
Существует ряд факторов, провоцирующих дисбактериоз влагалища:
- частая смена половых партнеров, из-за чего меняется состав микрофлоры;
- использование медных внутриматочных спиралей (ВМС), которые оказывают бактерицидное действие;
- наличие предшествующих инфекций, передаваемых половым путем, которые значительно сокращают количество лактобактерий, поддерживающих нормальное состояние влагалища;
- частое применение латексных презервативов;
- регулярное ношение нижнего синтетического белья;
- снижение иммунитета;
- атрофия слизистой оболочки влагалища;
- частые стрессы;
- хронические заболевания кишечника и прочие состояния, которые вызывают дисбактериоз;
- бесконтрольное длительное лечение антибиотиками, уничтожающими полезную флору;
- климакс, беременность или период после ее прерывания, что связано с гормональными изменениями;
- наличие вредных привычек;
- пристрастие к джакузи, спринцеванию, влагалищному душу;
- частое применение местных вагинальных средств;
- последствия лучевой терапии;
- длительные менструации, а также злоупотребление гигиеническими прокладками и тампонами.
Прием оральных противозачаточных средств не оказывает негативного влияния на микрофлору влагалища, поэтому не приводит к развитию дисбактериоза.
Симптомы дисбактериоз влагалища
Бактериальный вагиноз нередко протекает бессимптомно или имеет очень слабые признаки. Основными симптомами патологии являются:
- появление жидких обильных однородных выделений из половых путей, имеющих белый или серый цвет. Примерное количество белей при дисбактериозе влагалища — около 20 мл в сутки, что в 10 раз больше привычных показателей;
- неприятные ощущения при половых контактах;
- зуд, дискомфортные ощущения и жжение во влагалище, а также в зоне прямой кишки;
- нарушения мочеиспускания.
Также появляется неприятный запах рыбы, который особо сильно ощущается при менструации, после подмывания и половых контактов.
Большинство симптомов аналогичны при других опасных заболеваниях мочеполовой сферы, например при ИППП, которые приводят к бесплодию. Именно поэтому в случае появления неприятной симптоматики следует обратиться к гинекологу. При отсутствии лечения инфекция может проникнуть в фаллопиевы трубы и матку, что приведет к воспалению внутренних половых органов.
Диагностика
Для постановки точного диагноза учитывают не только клинические проявления заболевания, но и данные гинекологического осмотра, а также результаты лабораторных анализов. При гинекологическом осмотре выявляются:
- обильные гнойные выделения из половых путей;
- покраснение слизистой;
- необычные цвет, запах и консистенция белей.
Важно рассказать врачу о наличии жжения и зуда во влагалище, периодичности появления выделений и неприятных ощущений — как в состоянии покоя, так и при физической нагрузке и сексуальных контактах. Также гинеколог выявляет факторы, которые вызывают повторное появление белей.
Лабораторные анализы включают:
- микроскопическое исследование мазка со слизистой влагалища. Это основной метод, с помощью которого выявляется дисбактериоз. Материал забирается с задней поверхности шейки матки во время гинекологического осмотра. С его помощью удается идентифицировать большинство известных бактерий, которые размножаются при вагинозе;
- бактериологическое исследование, с помощью которого диагностируются сопутствующие инфекции;
- анализ уровня рН влагалища. Если он выше 4,5, это свидетельствует о развитии вагиноза.
Особенно важны эти исследования при беременности. Мазок на флору сдается каждые 1–2 месяца при вынашивании ребенка.
Если обнаружены сопутствующие заболевания, могут потребоваться дополнительные анализы, а также консультации узких специалистов (уролога, терапевта, эндокринолога, миколога или гастроэнтеролога). При необходимости назначаются УЗИ органов малого таза, анализы мочи и крови (общий и биохимический) и прочие.
Классификация
Согласно МКБ (Международной классификации болезней), бактериальный вагиноз не является самостоятельной патологией, а относится к № 89 — «Другим невоспалительным заболеваниям влагалища». По результатам микроскопических исследований выделяется несколько видов вагинального дисбактериоза. Он бывает:
- компенсированным — когда диагностируется сниженное число лактобактерий. Влагалище находится под угрозой заселения патогенными микроорганизмами;
- субкомпенсированным. Патология с небольшим количеством лактобактерий и растущей колонией условно-патогенных микроорганизмов;
- декомпенсированным. Анализ мазка показывает наличие условно-патогенных микроорганизмов и полное отсутствие полезных. При этом симптоматика бактериального вагиноза ярко выражена.
Чем запущеннее стадия, тем сложнее лечение заболевания.
Осложнения
При дисбактериозе влагалища повышается риск развития инфекции после абортов и некоторых гинекологических оперативных вмешательств, перитонита, патологий органов малого таза воспалительного характера, тазовых абсцессов во время установки внутриматочных спиралей. Также организм становится более восприимчивым к инфекциям, передающимся через интимные контакты, генитальному герпесу, ВИЧ и ВПЧ.
При отсутствии лечения бактериальный вагиноз может привести:
- к циститу, уретриту, причем не только у женщины, но и у ее партнера;
- эндометриту, вульвовагиниту, сальпингоофориту;
- женскому бесплодию;
- бактериальным пленкам, устойчивым к стандартной терапии.
При беременности есть риск преждевременных родов, самопроизвольного аборта, развития околоплодной инфекции, эндометрита и сепсиса после кесарева сечения, а также рождения детей с небольшим весом.
Кроме этого, вагинальный дисбактериоз снижает качество жизни девушки и ее самооценку, что становится причиной расстройства сексуального поведения.
Лечение вагиноза
Бактериальный вагиноз легко поддается лечению, поэтому не является большой проблемой. Терапия зависит от состава флоры. Состоит из нескольких этапов:
- Вначале уничтожают патогенные микроорганизмы. Для этого назначают антибиотики клиндамицин или метронидазол (пероральное или интравагинальное применение) сроком на 10 дней. В случае необходимости используют антигистаминные средства и иммунокорректоры. Через 2 недели проводится повторный мазок для оценки эффективности лечения.
- Создают нормальные условия для развития молочнокислых бактерий, которые поддерживают здоровье слизистой. Повторные анализы сдаются через 1–1,5 месяца.
Чтобы исключить подсоединение кандидоза, назначаются противогрибковые средства. рН корректируют посредством введения местных средств с большим содержанием молочной кислоты.
Если заболевание продолжает развиваться, назначаются дополнительные исследования, позволяющие выявить причины бактериального вагиноза и назначить более эффективное лечение.
Профилактика
Надежного метода, который гарантирует отсутствие рецидивов бактериального вагиноза, нет, так как болезнь имеет естественное происхождение и развитие. Однако есть перечень профилактических мер, благодаря которым можно значительно снизить вероятность появления патологии. Для этого следует избегать:
- использования раздражающих средств гигиены, антисептиков и пен для ванн;
- агрессивных порошков при стирке нижнего белья;
- частого применения тампонов при менструации (прокладки нужно менять как можно чаще);
- ношения синтетического нижнего белья;
- частого подмывания влагалища и вульвы;
- постоянной смены половых партнеров;
- злоупотребления алкоголем и курения.
Подмываться нужно как минимум дважды в день без использования средств, которые могут нарушить кислотность во влагалище. При менструации запрещается купаться в водоемах и бассейнах, также рекомендуется отказаться от половых связей. Гигиенические прокладки следует менять не реже 5 раз за день, а тампоны — каждые 2 часа. Лучше всего носить хлопковое белье, менять его ежедневно и стирать специальными средствами.
Пройти полноценную диагностику и лечение бактериального вагиноза вы можете в нашей клинике. У нас работают только высококвалифицированные специалисты, используются современные способы лечения, позволяющие избавиться от заболевания. Вы можете записаться на прием к гинекологу по телефонам, указанным на сайте, или заказать обратный звонок.
Текст проверил врач клиники, гинеколог Чаудхари Светлана Александровна

|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее
время и ответим на все интересующие вопросы.
|
Запись онлайн
|